当前位置:首页 > 文章资讯 > 医药卫生 > 肿瘤报告单最想得到答案的21问,答案经典准确!
肿瘤报告单最想得到答案的21问,答案经典准确!

1.什么是病理报告?为什么肿瘤患者看病需要带上病理报告?
●活体组织检查或手术切除后,标本一定要送至病理科进行检查。病理科医生先肉眼观察标本,再经复杂的染色处理后行显微镜下观察,为了鉴别诊断和指导治疗,有时还会查免疫组化和或生物标记物(如基因突变或重排等)。
●病理报告对医生和患者都是至关重要的,因为它对肿瘤的诊断、分期、分型以及制定治疗方案和预后等都起着决定作用。
2.如何从病理报告看出来肿瘤的恶性程度?
肿瘤的恶性程度有很多影响因素,描述的词汇也有所不同。最重要的根据是肿瘤细胞在显微镜下显现的分化程度。通常用三级法。
●I级即高分化,肿瘤形态较接近正常细胞组织,恶性程度低。
●II级即中分化,分化居中,恶性程度也居中。
●III级即低分化,分化最差,高度恶性。
●“病理性核分裂象”也是肿瘤恶性程度的指标,对恶性肿瘤的定性和分级非常重要。主要指在显微镜下观察时,能看到多少正在处于分裂状态的细胞,见到的分裂细胞数量越多,恶性程度越大。
3.为什么有的标本还要做免疫组织化学检测?
●免疫组织化学检测也可称为免疫细胞化学检测,简称“免疫组化”,这是近代病理学发展的一项重要技术,常用于鉴别诊断和指导治疗。
●好比照片,分辨率低时看不清的东西,分辨率高时就能看清,提供的信息量更大,判断更准确。以往,大约有5%~10%的病例单靠传统的染色技术难以做出明确诊断。近年来,随着免疫组织化学技术的发展和各种特异性抗体的发现,免疫组织化学检测使许多疑难肿瘤得到了明确诊断,在对肿瘤细胞进行鉴别时,准确率可达50%~75%。
4.肿瘤基因检测有什么价值?
●基因检测是以研究疾病发生、发展过程中细胞分子生物学上的差异为基础,筛选和鉴定与疾病密切相关的蛋白质、核酸等生物大分子作为药物作用的靶点,通过靶向给药实现有效的靶向治疗及个体化治疗。
●肿瘤分子靶标的出现使得靶标药物能够针对癌细胞本身进行治疗,不会对正常细胞产生重大伤害,缓解患者病痛的同时更带给他们生的希望。自肿瘤基因检测技术应用以来,治疗效果十分显著,得到了越来越多的癌症患者的认可,是极为有前途的个体化治疗方法。
5.胃镜检查时,为什么医生让我做“Hp检测”?
●Hp是“幽门螺杆菌”的简称。Hp的感染非常普遍,在全球自然人群的感染率超过50%;我国感染率为40%~90%,平均约为60%。
●根除幽门螺杆菌可治愈消化性溃疡,防止溃疡复发,减少癌症的发生,甚至可以治愈部分淋巴瘤。在消化道疾病的检查报告单中,如胃镜和尿素13C14C呼气试验报告单中,常见到“Hp检查:阳性”的表述,意思是“胃粘膜存在幽门螺杆菌感染”。
6.宫颈癌筛查中为什么要进行HPV分型检测?
HPV是人乳头瘤病毒的缩写,是宫颈癌的致病病毒。宫颈癌是中国女性第二大常见的恶性肿瘤。30岁以上妇女HPV持续感染平均8个月至24个月可发生宫颈癌前病变(宫颈上皮内瘤变),平均8年至12年则可发展为浸润癌。因此,高危型HPV持续性的感染是宫颈癌前病变和宫颈癌发生的元凶。我国半数以上的宫颈病变异型增生和宫颈癌由HPV-16型引起,此亚型是HPV病毒各亚型中致癌能力最强的。
7.鼻咽癌患者为什么要做“EBV”检查?
“EBV”是EB病毒的简称,EB病毒是1964年首次发现的一种疱疹病毒,潜伏在淋巴细胞内,能长期传代诱发癌症。鼻咽癌高发于我国南方(广东、广西)及东南亚地区,40岁以上中老年人多发,患者血清中可查见高效价EB病毒V抗原的抗体。
8.化放疗期间,最重要的“血象”指标有哪些?
化疗和放疗都有可能抑制骨髓的造血功能,造成白细胞、红细胞和血小板的减少,患者容易出现抵抗力下降合并感染、贫血、出血风险增加等情况。因此,化放疗期间,需要定期行血常规检查,一般来说,应每周至少一次,主要监测的血象指标包括:白细胞计数,中性粒细胞计数,血红蛋白以及血小板计数。
9.化疗后查血常规发现“粒细胞缺乏”,什么是粒细胞缺乏?后果严重吗?
粒细胞缺乏是指血液中的中性粒细胞(白细胞的一种)数量减少,血常规检验单上中性粒细胞绝对计数小于0.5×109L。中性粒细胞减少程度与细菌感染的风险密切相关,如数量过低可急性起病,突发寒战、高热、周身疼痛,虚弱、衰竭、全身症状重,应视为内科急症。身体细菌隐匿之处,如口咽部、直肠、肛门、阴道等部位很快发生感染,且迅速恶化蔓延,引起肺部感染、败血症、脓毒血症等致命性严重感染。一经发现,应严格隔离消毒,给予足量广谱抗生素,及早开始造血生长因子(俗称“升白针”)治疗。多数患者停止放化疗并经过积极治疗后可恢复。
10.医生告诉我血常规检查“三系减低”,这是什么意思?
临床上常说的“三系减低”指的是骨髓造血功能全面低下的情况。从血常规化验单上看,表现为同时出现的白细胞减低、血小板减低和贫血。常见的“三系减低”的原因包括:放化疗的毒性抑制骨髓、肿瘤侵犯骨髓、合并其他造血系统疾病等。原因不明的或持续时间较长的“三系减低”常需要进行骨髓穿刺或活检来协助诊断、明确病因。
11.肿瘤患者为什么常有贫血?
●贫血无非有两方面的原因:红细胞丢失过多和生成不足。肿瘤患者合并贫血,特别是贫血持续时间较长时,常需要进一步进行贫血检测,包括测定血清铁、铁蛋白、总铁结合力、叶酸、维生素B12等,以评估体内造血原料的含量及以及肌体对造血原料的吸收利用能力,同时还要监测患者肾脏功能,并结合患者病史综合判断贫血原因。
●非血液系统肿瘤贫血的主要原因包括:化放疗药物抑制骨髓造血功能;由于肿瘤侵犯呼吸道、消化道或泌尿系统引起的失血性贫血;肿瘤细胞本身分泌一些细胞因子抑制骨髓造血功能;肿瘤侵犯骨髓以及营养不良性贫血。
12.什么是“便潜血”?
●一般健康人每日有2~4ml的血液从大便中丧失。若每日经胃肠的失血量超过5ml时,便常规检查中的潜血试验即可显示“便潜血阳性”。目前多采用免疫学方法选择性的识别人血红蛋白,所以在进食动物血后也不影响检测结果。
●大便潜血阳性是食管癌、胃癌、大肠癌等恶性肿瘤的早期异常化验结果之一,是提示排除消化道肿瘤的重要信号。不少老人就是在发现大便潜血后,及时进一步检查,早期发现癌症的。需要强调的是,有些老人混淆了痔疮的便血和肿瘤的潜血,延误了诊断。建议您只要发现大便有血(包括肉眼看不到的“潜血”),一定要弄个水落石出,彻底排除肿瘤。
13.我的尿外观没什么异常,医生的结论却是“血尿”,怎么理解?
无论肉眼观察怎样,只要在尿常规化验中发现尿沉渣显微镜检提示每高倍镜视野≥3个红细胞,即可称之为血尿,表明尿液中红细胞异常增多。如果仅镜下发现红细胞增多,称为镜下血尿;重者外观呈洗肉水样或含有血凝块,称为肉眼血尿。通常每升尿液中有1ml血液时,即肉眼可见尿呈红色或呈洗肉水样。
14.为什么有的肿瘤患者肿瘤标志物检测结果是正常的?
●肿瘤标志物是指在人体内检测出的肿瘤细胞分泌或脱落到体液或组织中的微量物质,通常是肿瘤细胞所产生的抗原和生物活性物质,或是机体对体内新生物反应而产生并进入到体内或组织中的物质。
●检测的目的价值在于:发现原发肿瘤,高危人群的筛查,良恶性肿瘤的鉴别诊断,肿瘤发展程度的判断,肿瘤治疗效果的观察及评价,肿瘤复发及预后预测等。
●需要指出的是,受当前技术水平所限,除了根据AFP诊断原发性肝癌、CA199诊断胰腺癌和PSA监测前列腺癌等少数情况外,难得单独依据肿瘤标志物的升高进行肿瘤的诊断及疗效评价。多数患者还需要结合病理、影像、临床病情等因素,对病情进行综合判断。而且肿瘤标志物和肿瘤的类型、肿瘤的部位并不都是一一对应的关系。例如,乳腺癌和胃肠道肿瘤和肺癌均可引起CEA的升高。
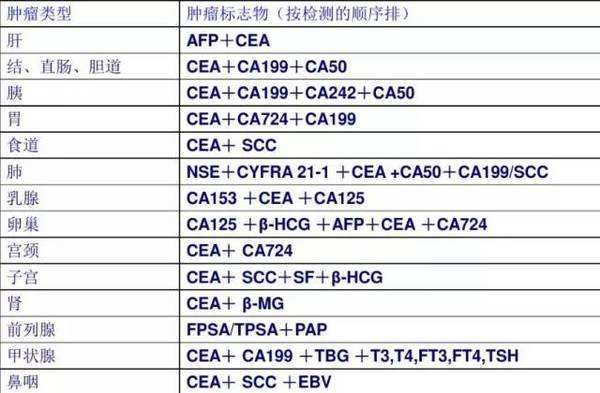
15.常用的肿瘤标志物的临床意义是什么?
肿瘤标志物的升高不能单独作为诊断肿瘤的依据标准,它的意义在于动态观察其变化规律作为判定疗效和监控病情的参考。
●癌胚抗原(CEA):常见于结直肠癌。CEA可用于监测癌灶的复发,并进行疗效评价,判断结直肠癌预后。术后CEA仍居高不下者预示着复发的可能。
●甲胎蛋白(AFP):主要用于诊断原发性肝细胞癌及监测治疗效果。
●糖类抗原19-9(CA19-9):诊断胰腺癌的敏感性达82%。
●糖类抗原72-4(CA72-4):常见于胃癌及粘液性卵巢癌,常用于疗效监测。
●糖类抗原242(CA242):在胃癌、胰腺癌、结直肠癌中表达升高。
●糖类抗原15-3(CA15-3):对于乳腺癌高度敏感。
●糖类抗原125(CA125):可见于浆液性卵巢癌细胞和浆液性腺癌,部分输卵管、子宫内膜及宫颈内膜腺癌患者血清CA125亦有所升高。CA125是监测浆液性卵巢癌病程及治疗效果的重要的肿瘤标志。卵巢癌转移患者CA125升高更明显,经治疗后CA125可明显下降,若不能恢复至正常范围,应考虑有残存肿瘤的可能。
●鳞状上皮细胞癌抗原(SCC):是鳞状细胞癌的标志,可见于肺鳞状细胞癌、食管癌、宫颈癌。
●神经元特异性烯醇化酶(NSE):可见于神经内分泌癌,或含有神经内分泌成分的肿瘤,对小细胞肺癌的敏感度及特异度均高。
●前列腺特异抗原(PSA):是目前公认的惟一具有器官特异性的肿瘤标志物,可用于监测前列腺癌的病程进展和疗效,判断预后,并可用于前列腺癌的筛查。
16.影像学报告中的“结节”、“占位”是癌吗?
对于疑似恶性肿瘤的患者来说,它是一种初步的印象,确诊还需要依赖病理诊断。“结节”、“占位”等描述性词语,既有可能是良性病变,也可能是恶性病变。并不总是“癌”或“恶性肿瘤”的代名词,更不是最后诊断。
17.影像学报告中有时出现“血供丰富”的描述,这是癌的表现吗?
●外科医生手术中可见到癌灶的周围有很多为它供血的血管,这些血管常扭曲、粗大、畸形,就像蟹足一样。因此,在影像报告中,可见到“该占位病变血供丰富”、“病灶内可见丰富血流信号”的描述,这常常是怀疑癌灶的重要依据。
●但是,许多良性病变,例如甲状腺腺瘤也会有丰富的血流信号,这些描述并不能说明这个病灶就是“癌”。反之,癌症早期,肿瘤的体积较小尚未形成肿瘤血管,B超等影像学检查常不能显示出肿瘤的血供情况。
18.我做完普通CT和MRI检查后,为什么医生还要求我再注射造影剂进行增强扫描?
CT或MRI检查使用造影剂进行增强扫描有助于了解肿瘤血供,有助于区分肿瘤与周围淋巴结及血管、软组织,以帮助临床判断肿瘤的性质。例如肝囊肿没有血供,注射造影剂后也不会强化;肝血管瘤显影早、排空迟,持续时间长,像血“湖”一样。原发性肝癌则表现为快速强化,快速消退。在进行胸部检查时,只有进行增强扫描标识出血管,才能将食管、气管、淋巴结等区分开来,显示出肿瘤侵犯的范围,明确分期,指导后续治疗。
19.PETCT检查在肿瘤诊断中有什么作用?
●PETCT是将PET和CT整合在一台仪器上,组成一个完整的显像系统,被称作PET-CT系统。患者病人在检查时,经过快速的全身扫描,可以同时获得CT解剖图像和PET功能代谢图像,两种图像优势互补,在了解生物代谢信息的同时获得精准的解剖定位,从而对疾病做出全面、准确的判断。
●PETCT在恶性肿瘤的早期诊断、寻找肿瘤的原发病灶、明确分期、疗效评估、早期鉴别肿瘤复发、残余病灶和坏死、瘢痕,对肿瘤进行再分期、放疗靶区的勾画等方面发挥着非常重要的作用。
20.有人说“身体有没有癌,用PETCT一扫就看清楚了”,真是这样吗?
PETCT结果的判断需要结合病史、影像学表现等综合考虑。虽然PETCT检查的准确率很高,多在90%以上,但也会存在假阴性结果(遗漏病变)或假阳性结果(“无中生有”)的可能。
21.骨扫描检查“发现异常浓聚灶”,这是“骨转移癌”吗?
骨关节炎、骨折等外伤后,部分良性骨病、骨髓炎、骨恶性肿瘤等情况,在骨扫描的检查中均可表现为“异常浓聚灶”。因此在判断“异常浓聚灶”是否为骨转移时,还需要结合部位、病史、外伤史、浓聚灶数目及影像等综合判断。诊断骨转移或骨肿瘤的金标准还是骨病灶的穿刺病理活检。
以上就是100唯尔(100vr.com)小编为您介绍的关于肿瘤报告单的知识技巧了,学习以上的肿瘤报告单最想得到答案的21问,答案经典准确!知识,对于肿瘤报告单的帮助都是非常大的,这也是新手学习医药卫生所需要注意的地方。如果使用100唯尔还有什么问题可以点击右侧人工服务,我们会有专业的人士来为您解答。
本站在转载文章时均注明来源出处,转载目的在于传递更多信息,未用于商业用途。如因本站的文章、图片等在内容、版权或其它方面存在问题或异议,请与本站联系(电话:0592-5551325,邮箱:help@onesoft.com.cn),本站将作妥善处理。
上一篇: 骨髓捐献会影响健康吗?
下一篇: 医卫职业资格证书:病案信息技师报考条件
肿瘤报告单课程推荐
医药卫生热门资料
医药卫生技术文档
推荐阅读











 向客服提问
向客服提问