新闻资讯
采血可以扎手指、抽手臂,许多人不禁要问「抽血方式究竟有啥区别」?
来源: 浙江医院
在诊断疾病或做健康体检时,我们常要采血检验。采血的部位有多种,如指尖、手肘,手腕等…… 有人不禁要问了,这些抽血方式究竟有啥区别?浙江医院医学检验科谢海锋医生介绍:从哪儿采血,其实大有学问。在诊断疾病或做健康体检时,我们常要采血检验。采血的部位有多种,如指尖、手肘,手腕等……有人不禁要问了,这些抽血方式究竟有啥区别?
肘窝:医院最常见的采血部位
位于肘窝的肘正中静脉是医院最常见的采血部位,原因主要有如下几点:
1大部分人肘正中静脉较粗且较为表浅,容易寻找和穿刺;
2肘窝处皮肤敏感性相对手臂其他部位低,从此处抽血疼痛感也相对较弱;
3肘正中静脉处手臂内侧,相对较为隐蔽不易接触到外物,可避免穿刺抽血后伤口被污染。
由上可见,肘正中静脉以其得天独厚的优势,成了我们手臂抽静脉血部位的不二之选,然而他也并非十全十美。由于存在个体差异,有个别人肘正中静脉也会比较细,并且位置较特殊或者较深,所以仍然会有穿刺抽血失败的可能。这时,我们需要积极配合医护人员耐心寻找血管或者采用其他替代部位抽血。
肘正中静脉与深部静脉之间有恒定的交通支相连,因此这里可以一次采集较多的血液而不会对肢体有较大影响(如献血)。在医院,从肘正中静脉采集的静脉血可以用于最基础的血常规检查、血型鉴定等,也可用于肝肾功能、心肌酶谱、电解质的检验,以及肿瘤指标、各类激素水平、病毒抗原抗体等等众多特殊项目的检查。

手指、耳垂:一对“难兄难弟”
手指和耳垂都是被用来采集末梢血的常见部位。所谓末梢血,就是刺破肢体末梢循环的毛细血管后所采集的血液。相对于耳垂,手指末梢毛细血管更为丰富,并且操作也更为方便,所以现在医院里基本很少从耳垂采集末梢血了。新生儿因为耳垂、手指都过于纤嫩,所以会选择从足跟采集末梢血。
为什么左手无名指最常“遭殃”?
采过手指血的人都知道,一般扎手指都是在左手无名指指尖的内侧面,为什么左手无名指那块儿成了最常“遭殃”的部位?其实这也是经过层层筛选的。从预防穿刺部位感染的角度来讲,一般人左手使用少于右手,所以左手入选;而手指头侧面接触物体的机会也远远少于手指头正面,所以扎针部位就选择在了指尖的侧面。从解剖学的角度来说,手指的毛细血管都是沿着手指的两侧分布的,因此扎手指头侧面比正面指腹处更容易使出血顺畅。至于为什么选无名指,有个别研究认为无名指有手指中最“木讷”的,扎无名指的话疼痛感最低。这样简单一总结,哪个部位才是“最佳人选”就一目了然了。
末梢血采集费时受外界影响较大
末梢血虽然也可用作观察血液固有成分,进行血常规等检查,但因为末梢血采集费时,血量有限,且采集时需辅以挤压,若操作不慎易混入一定组织液而稀释血液成分,采集情况还会受外界因素影响(如气温低时,身体因为减少热量散发而会使身体末梢毛细血管收缩,末梢循环变差可使出血不畅)。且日常工作常易用到手指,相对肘窝处接触污物的几率高。所以除了个别项目如快速血糖测定,以及儿童专科医院外,一般医院采血都选择从肘正中静脉抽取静脉血。
手腕:桡动脉采血最疼
手腕采血其实主要是采集桡动脉的血,桡动脉即位于手腕内面大拇指侧,能摸到搏动的那个血管。身体表浅的动脉不多,而位于手臂上的就更少了,桡动脉就是不可多得的那位。大部分人都没有过动脉采血的体验,因为动脉血与静脉血主要成分的含量基本是一致的,绝大部分检验项目用静脉血就完全可以完成了。
既然两者差异不大,那为什么要用抽静脉血代替抽动脉血而不是任选其一呢?因为动脉的血管壁特别厚且神经分布丰富,因此动脉穿刺比静脉穿刺采血痛不少;动脉血压远较静脉血高,位置也比静脉深,所以穿刺后压迫止血也比静脉困难。
什么时候动脉血才无可替代呢?就是当需要进行“血气分析”评估病人是否缺氧、是否二氧化碳潴留等情况时。动静脉血液差异较大的主要就是两者血液中所含氧气和二氧化碳的含量。静脉血流经肺部后释出机体代谢所生成的二氧化碳,结合新呼入的氧气,因此动脉血氧气含量较静脉血高。
血液暗黑并不代表血不好
经常有病人在抽血的时候疑惑自己的血“怎么这么黑,是不是我的血不太好啊?”其实这是正常的,而原因在于血液含氧量的差别。血中的血红蛋白在结合氧气后呈现鲜红色,释放氧后会变成暗紫色,使得静脉血看起来常比较“黑”,而动脉血才是像人们所预想的那样是鲜红的。
抽血前的注意事项
不管采取哪种方式的采血,终究是为了我们自己的健康,因此,在采血前,请牢牢遵循这几点注意事项:
1绝大多数血液检验,特别是检查血糖、血脂等生化项目时,需要空腹抽血。最好的抽血时间是在早上,但是不能吃早餐,可以喝一点水,但要少量。因为吃早餐之后就会改变血糖等的浓度,里面各项指标都有变化。
2抽血时应穿一些比较宽松的衣服。因为紧身衣不利于抽血的进行,也不利于抽血之后胳膊的复原,毕竟抽血之后胳膊会有轻微的不适。
3抽血之前不能进行大量运动。剧烈运动会消耗大量能量,并且产生乳酸等酸性物质,会对抽血化验造成影响,在抽血的几天之前应该避免。
4抽血之前几天不要饮酒。以免血样之中含有酒精。
5抽血前要注意休息。
6对于晕血的人要及时找医生协商。咨询注意事项。
7抽血之前最好洗澡。以免抽血时细菌顺伤口进入体内造成感染。
【延伸阅读】
8种表现提醒你,该带孩子去查查血常规了!
来源: 京都儿童医院
孩子身上有时会出现贫血,发热,感染等这些常见普通病症的体征表现,可能不会足以引起家长的重视,但有时候其后隐藏着更大的危害。
其实,很多时候,发现血液病并非一定要等待明确的检查数据,我们也可以通过一些身体表现来做初步判断。提高对儿童血液病的认识,了解一些可能是血液病的症状,早期发现、尽早干预,减轻疾病对身体的伤害,对血液病的治疗会起到很大帮助。
今天,我们特意邀请我院血液科主治医师刘周阳来教会大家通过孩子身上出现的一些症状来判断孩子是否患上血液病。
1不明原因的发热
经过仔细检查找不到原因的发热,我们应想到血液病的可能。血液病患儿常常会因为免疫力降低而出现反复感染、感冒等病症,常规抗菌抗感染治疗只能暂时缓解,甚至是治疗无效,在这样的情况下,应及时做血常规,肝肾功能,肝脾淋巴结等检查,如果发现血象异常,应尽早做骨髓穿刺检查,以免延误病情确诊和治疗。
2不明原因的上腹部包块
当孩子出现不明原因发热时,家长应当注意及时检查孩子是否还出现不明原因的上腹部包块。左上腹包块是脾脏的肿大,右上腹包块是肝脏的肿大。血液病患儿肝脾大的同时还可能合并低热、多汗、消瘦、颈部淋巴结的肿大等等,脾大还可能引起进食后饱胀感,因此孩子表现出食欲不振。
3不明原因的头晕、乏力
经过仔细检查找不到原因的发热,我们应想到血液病的可能。血液病患儿常常会因为免疫力降低而出现反复感染、感冒等病症,常规抗菌抗感染治疗只能暂时缓解,甚至是治疗无效,在这样的情况下,应及时做血常规,肝肾功能,肝脾淋巴结等检查,如果发现血象异常,应尽早做骨髓穿刺检查,以免延误病情确诊和治疗。
4出血
出血是各种血液病的主要表现之一,其表现包括皮肤出血点、皮肤瘀斑、皮肤血肿、口腔或舌出现血泡、牙龈出血、关节出血、肌肉出血、柏油样便、尿血、咯血、伤后血流不止等。引发出血的原因有血小板减少、凝血功能异常、血管脆性增高等因素。
5不明原因的口腔溃疡、牙龈肿胀、增生
经过口腔科的系统治疗得不到控制的口腔溃疡,同时合并有发热、乏力、皮肤的出血或瘀斑,外周血检查提示有贫血、白细胞异常或幼稚细胞,应考虑血液系统疾病的可能。血液病患儿常见的口腔症状还包括齿龈出血、齿龈增生肥大、肿胀、坏死等。
6骨骼及关节疼痛
急性白血病或者淋巴瘤或身体其他部位的实体癌瘤转移至骨髓,引起骨皮质、骨膜破坏会造成骨骼及关节疼痛。由于这种情况下疼痛局部不伴有红肿热痛的表现,家长很容易忽视。
7颈部、腋下及腹股沟的无痛性肿块
颈部、腋下及腹股沟的肿块常常是淋巴结肿大所致,疼痛常说明合并邻近组织的感染,无痛性的浅表部位淋巴结肿大必须引起极大的重视,往往提示有恶性病的可能。
8不明原因的尿色改变
尿色改变如血红色,称之为血尿,分为全程血尿、终末血尿。尿液改变为酱油色或葡萄酒色而显微镜检查无红细胞,称之为酱油色尿,是血管内溶血的表现,如G-6-PD酶缺乏、PNH等疾病。尿液改变为浓茶色,则提示血管外溶血,多见于自身免疫性溶性贫血、遗传性球形红细胞增多症。
【专家指导】
儿童血常规认识的三大误区,很多人中招!
来源: 基层医邦
【专家介绍】
陈贤楠北京儿童医院教授、主任医师、特级专家,获国务院突出贡献专家政府特殊津贴,我国儿童危急重症著名专家。从事医疗、教学、科研工作近50年,曾任北京儿童医院儿科重症监护中心(PICU)主任,期间在美国佛罗里达大学医学院进修并从事呼吸支持机械通气研究三年余。曾荣获北京市科学技术进步等奖项;主编《儿科重症医学理论与诊疗技术》、参与《诸福棠实用儿科学》等多部著作撰写,在国内外医学杂志发表多篇论文。
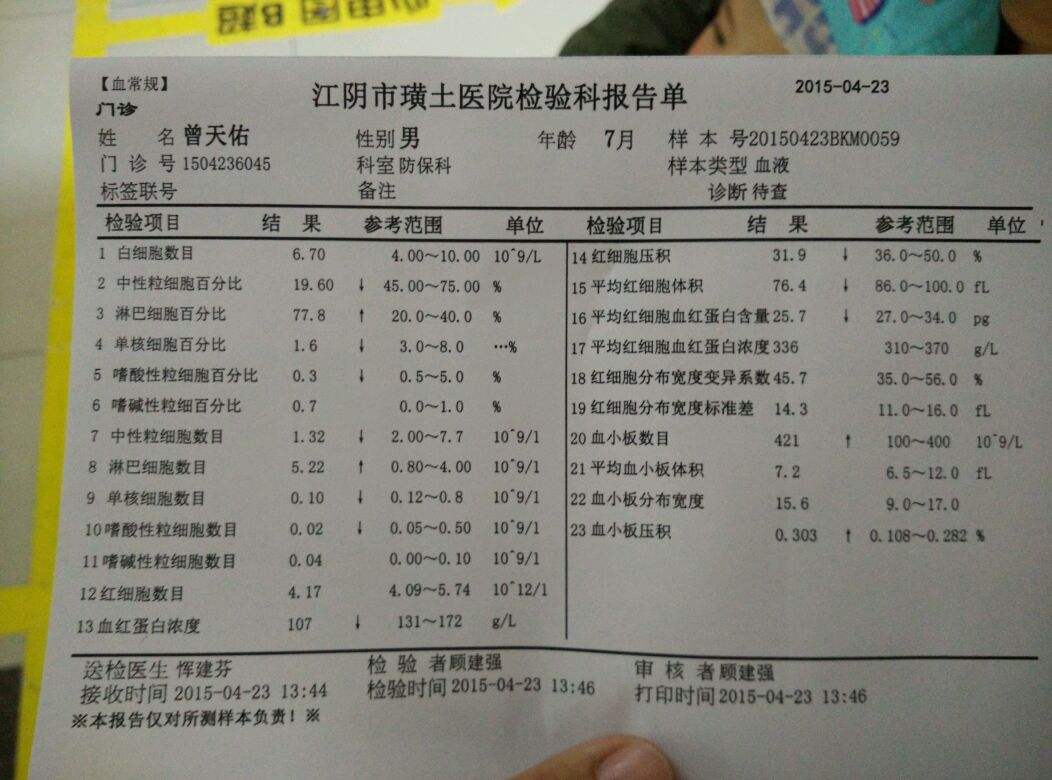
血常规中的白细胞总数和分类是临床医生诊断和治疗疾病重要的参考资料,尤其在儿科急性发热、感染性疾病诊治中,血常规检查常是区别细菌性感染或病毒感染以及感染严重度必不可少的手段。
但我在日常工作中也经常发现,某些家长或医生由于对白细胞总数和分类分析的片面性,导致抗生素滥用或疾病严重度判断的偏移。在此作简短讨论并提出自己的看法:
牢记基本概念
1、白细胞总数(WBC)和分类(包括绝对值和相对百分数)值反映的是炎症指标,换言之,感染性炎症和非感染性炎症均可以引起上述参数的变化。
2、在儿科发热的患儿,白细胞和分类值常反映感染性炎症,也常作为鉴别细菌性或非细菌性感染的指标。即:细菌性感染常表现为白细胞总数和中性粒细胞绝对值和百分数升高。
3、但是在复杂性慢性、反复性发作的疾病(如哮喘、过敏咳嗽、过敏肠病等)和重症感染又伴有全身炎症反应(如各种病原体引起的重症感染、感染性休克)时,上述数值的判断必须慎重,因为它既受感染性炎症,又受非感染炎症的影响。
4、病毒感染时通常白细胞正常或减少,分类中淋巴细胞比例增加,但某些特殊病毒或病毒感染综合征时白细胞总数和中性粒细胞可增高。
5、白细胞总数和分类,作为血常规三项重要信息之一(其他二项是红细胞和血小板计数),也是血液病和骨髓功能重要指标。如白白血病、白细胞减少症等。
常见偏移和误区
当前儿科门诊对血常规白细胞总数分析的常见偏移和误区:
1、以成人的白细胞和分类正常值来判断小儿的化验值。
小儿各年龄段血常规中白细胞级分类有很大的不同;白细胞主要分粒细胞(包括嗜中性、嗜酸性和嗜碱性)和淋巴细胞(单核细胞)。白细胞的分类中以粒细胞和淋巴细胞的变化比较突出:生后4~6天至~4~6岁期间以淋巴细胞(lymphocyte,L)占优势约占60%为主,中性粒细胞(neutrophil,N)约为30%;而在出生后4~6天前和4~6岁后直至成人则以中性粒细胞为优势,约占65%。
白细胞值正常范围在国内外不同教科书中有所不同的,但各年龄组的变化趋势是一致的。而目前各医院包括儿童医院化验单上均以成人正常值为标准,不少儿科医生也以此标准值去判断不同年龄患儿,这是一个很大的误区,也是抗生素滥用的重要原因。
2、白细胞和分类值增高作为感染疾病未愈的指标、作为继续应用抗生素的证据。
许多家长因为化验白细胞高而不敢停用抗生素。事实上对只咳嗽不发热,没有明显感染病灶的孩子轻度的白细胞增加没有太大意义,更不能区分是细菌或病毒感染。因为有多种因素可以引起血常规中白细胞总数增高,如精神紧张、哭闹、运动或活动、预防接种,疼痛刺激等等。一天中的不同时间,服药、食物等也可使白细胞值改变。
有人观察到:在12~24小时内,没有任何干预情况下,血常规中的白细胞计数可以由15.0~20.0×10^9/L下降至10.0×10^9/L(即从每立方毫米1.5万~2万降至1万以下)。
3、过度解读白细胞总数和分类,如机械、简单地用来判断感染病原体、抗生素选择的指标。
误区纠正
白细胞生成、循环和清除过程--有利于纠正上述误区
以上已提及:白细胞主要由粒细胞和淋巴细胞组成。以白细胞中占优势的中性粒细胞为例:粒细胞来源于骨髓造血干细胞,在骨髓内成熟为粒细胞后大部分仍在骨髓储存池内停留3~5天(骨髓内的粒细胞约是周围血血粒细胞数的5~20倍)。释放到外周血的粒细胞进入血循环中,成为外周血功能池。外周功能池中粒细胞约半数随血液循环运行,即进入循环池,另一半附着于小静脉或毛细血管壁未进入循环,称为边缘池。
化验末梢血常规计数的白细胞只反应了循环池中的粒细胞数值。而循环池和边缘池的粒细胞经常随机交换,处于动态平衡状态。中性粒细胞的约在循环中维持10~12小时,半衰期6~7小时,平均6.3小时。然后在毛细血管丰富的脏器,如肺、消化道、脾等脏器中以随机的方式逸出血管壁,进入组织(称为组织粒细胞池)。而组织中的粒细胞约是血管内的20倍。进入组织内粒细胞不再返回血液循环,发挥粘附、吞噬和杀菌等抗微生物作用,约生存1~3天后衰老死亡,再被机体的另一种单核-巨噬细胞清除,少数通过唾液、痰液、消化液或泌尿生殖道排出。这样,在正常情况下每小时约有10%的粒细胞进行更新。
结论
由此可以得出如下结论:
(1)末梢血常规白细胞计数只反映机体内白细胞总数的一小部分;(2)白细胞处于较迅速的动态平衡过程中;(3)白细胞计数的影响因素包括:骨髓储存池释放白细胞的多少、边缘池白细胞进入循环池的多少、以及血管内逸出到血管外组织去白细胞的多少。
结论:
1、也由此可知,在复杂反复的病情时,单凭外周血白细胞值去判断疾病和决定抗生素应用、或者只是因为白细胞高(如1万2千)而不敢停抗生素,甚至不敢停止输液是何等地可笑!
2、由于上述复杂因素的影响,白细胞总数和分类值需要医师综合性思维分析判断,如完善的病史和体格检查。准确的判断可以获得疾病机制线索,早期发现问题;而过度简单解读会导致病情误判,药物滥用。甚至可以说:医师判断血常规结果是见仁见智的。